乳がんと闘うみなさんの多くは手術を経験されると思います。
そこで多くの方がぶつかるのが全摘と部分切除どっちがいいのか問題。
この記事では、全摘と部分切除のそれぞれに合う人の特徴と、その理由について解説します。
※この記事にはどちらの手術を推奨するなどの表現が登場しますが、診療の代替となるものではありません。特別な事情で他の治療法が推奨される場合もありますので、最終的な決定は必ず通院中の医療機関で担当医師と相談してください。
全摘と部分切除どちらを選んでも条件を満たせば寿命は変わらない
まず、大前提として知っておいていただきたいのは、全摘と部分切除、どちらを選んでも
ある条件さえ満たせば寿命は変わらないということです。
その条件とは 部分切除の場合は必ず放射線治療を追加で行うこと。
乳がんが発生する場所である乳管(ミルクの管)を一部残すことになる部分切除では、残った乳管から新たながんが発生したり、取り残したごく小さいがんによってのちに再発を起こしたりする可能性が高くなります。
しかし、
残った乳房への放射線治療を追加すると、再発率、生存率(命の長さ)ともに大幅に改善する*
*乳癌診療ガイドライン
ことがわかっており、この条件下であれば全摘と部分切除で効果に大きな差はないとされています。
それを踏まえて、皆さんにとって全摘が合っているのか、部分切除が合っているのか一緒に考えていきましょう。
全摘、部分切除がいいのはそれぞれこんな人
まずは結論から。
以下の表をみて、あなたの価値観に合った手術がどちらかを考えてみてください。
| 全摘 | 部分切除 | |
| 全摘推奨チェックリスト(後述) にひとつでもあてはまる | ◎ | × |
| 少しでも胸の膨らみを残したい | △ (乳房再建をすればある程度改善) | ◎ |
| 乳輪乳頭を残したい | △ (乳輪乳頭温存手術や乳頭再建を検討) | ◎ |
| 傷あとをなるべく小さくしたい | × (10~15cm程度の傷) | 〇 (しこりの大きさ+3~4cm程度の傷) |
| 傷あとの数を少なくしたい | 〇 (胸に横一直線の傷が1か所) | △ (しこりの真上と脇の下に1か所ずつ) |
| 仕事を長期では休みづらい | ◯ (最低でも7日間程度は入院が必要) | △ (放射線治療期間中は連日通院のため 働き方の調整が必要) |
| 入院期間をなるべく短くしたい | △ (1~2週間程度) | ◎ (3泊4日~1週間程度) |
| どうしても放射線被曝がこわい | ◎ (多くは放射線治療不要) | × (放射線治療必須) |
| しこりが胸の端にある | ◯ | ◎ (残った胸の変形が小さいことが多い) |
| お胸が比較的小さい | ◎ (再建との相性もよい) | △ (残った胸の変形が大きいことが多い) |
| お胸が非常に大きい | △ (手術後の左右差が大きくなる) | ◎ (残った胸の変形が小さいことが多い) |
どうでしょうか。
なんとなく、みなさんの中で自分の価値観にあう手術が見えてきましたか?
それでは続いて表の項目にある全摘推奨チェックリストを紹介します。
全摘推奨チェックリスト
以下のチェックリストに当てはまる方は希望に関わらず全摘が推奨されます。
理由については後ほど解説しますので、まずはチェックしてみましょう。
全摘推奨チェックリスト
- しこりが大きい(3〜4cmを超える)
- しこりが乳頭に近い
- 胸の中でしこりが2ヶ所以上に認められる
- MRIや超音波検査(エコー)でがんの広がりがわかりづらい
- 遺伝性乳癌卵巣癌と診断されている
- 何らかの理由で放射線治療が受けられない
↓放射線治療が受けられない理由チェックリスト
・16〜25日間平日に連日通院できない
・手術する側の乳房や胸壁に放射線治療歴がある
・妊娠中である
・放射線によって発癌してしまう遺伝性の病気と診断されている
・手術する側の腕をばんざいできない
・強皮症やSLE(全身性エリテマトーデス)を合併している
・Li Fraumeni症候群などの放射線療法による二次性悪性腫瘍のリスクが高い遺伝性疾患といわれている
上記にひとつでも当てはまる方は、全摘をおすすめします。
理由について説明するには、まずは手術がそれぞれどんなものかを知っていただく必要があります。
手術ってそもそもどんなことをするの?
それでは、全摘と部分切除についてそれぞれみていきましょう。
それぞれの手術がどんなものかを知ることで、よりメリットとデメリットが実感しやすくなると思います。
全摘(乳房全切除術)
乳房全切除術、いわゆる全摘は、
乳がんが発生する場所であるミルクの管(乳管)をすべて取り除く手術です。
乳管の出口である乳輪・乳頭(乳首)も取り除くため、イメージはこうなります。
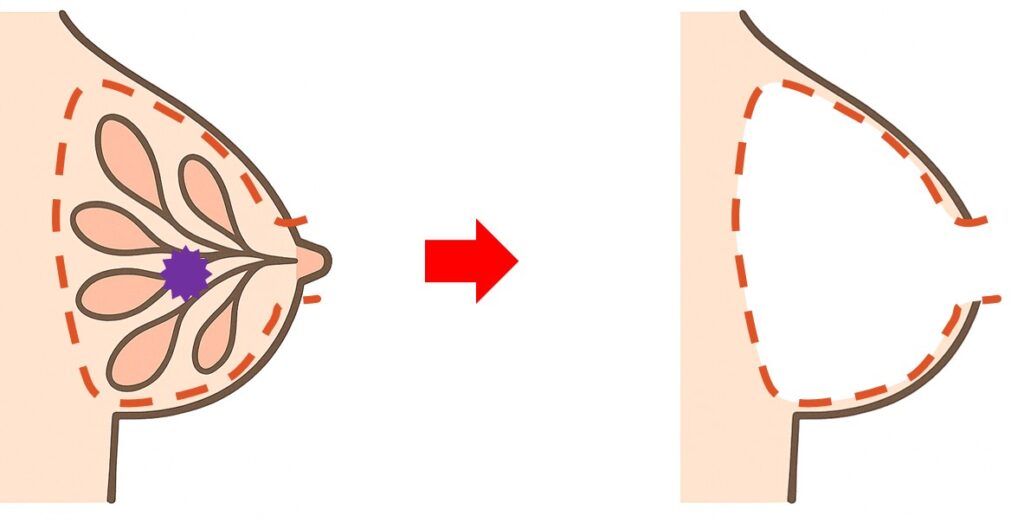
また、傷はしこりの真上の皮膚と、乳輪・乳頭を含んだラグビーボール状にデザインして
その傷から乳管のかたまりである乳腺をくりぬき、一直線に縫い合わせます。
傷の長さはおおよそ10~15cm程度。しこりの位置によっては、傷が縦になったり、長くなったり、斜めになったりします。
-1024x453.jpg)
乳がんの手術ではほとんどの場合わきの下のリンパ節の手術も同時に行いますが、全摘の場合は乳房の傷からわきの下のリンパ節の手術を行うことができるため、傷は1か所で済みます。
また、乳管をすべて取り除くため、皮膚や筋肉にがん細胞が紛れ込んでいない限りはお胸からの再発は理論上しません。
手術をしたお胸には乳腺をくりぬいたあとの空間が残ります。
人間の身体は空間があると中に水をためる性質があるため、放っておくとお胸に水がたまってちゃぷちゃぷしてきます。
たまった水に感染症を起こしてしまうと、胸が真っ赤に腫れて痛みがでたり、傷が開いてしまったり、熱が出たりといいことがありません。
そのため、手術のあとにはお胸から水を外に出す管を1本から2本入れたままにします。
これをドレーンチューブ(略してドレーン)と呼びます。
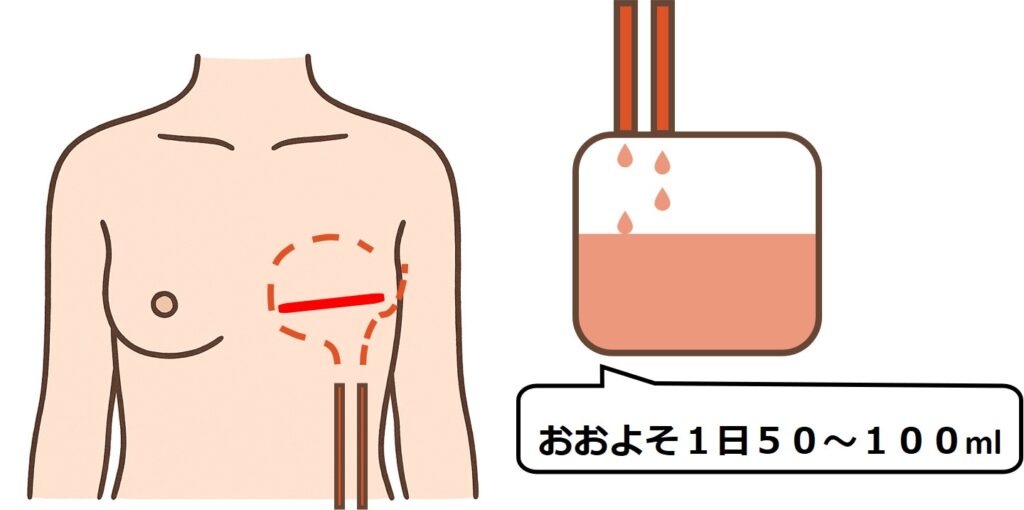
ドレーンから出る水はおおよそ1日50~100ml程度で、これが50mlより少なくなると管を抜いて退院できる病院がほとんど。この水が減るまでにおおよそ1週間から2週間かかるため、
全摘の場合は入院期間が1週間~2週間となります。
病院によっては水が減らなくても管をいれたまま早くに退院して、外来で抜くこともあります。
部分切除(乳房部分切除術)
乳房部分切除術、いわゆる部分切除は、
乳がんとそのまわりの乳腺(乳管のかたまり)をクッキーの型のようにくりぬく手術です。
乳管の一部が乳房に残ってしまうため、全摘よりも残ったお胸から再発するリスクが高いとされています。
ただし、手術後に残ったお胸に放射線治療を行うことで、再発リスクを大幅に低下させることができ、治療成績は全摘と同程度になります。
つまり 部分切除の場合は手術後の放射線治療は必須 です。
そのため、何らかの理由で放射線治療を受けられないかたは部分切除はおすすめできません。
では改めて、部分切除のイメージはこんな感じです。
-1024x526.jpg)
傷はしこりの真上の皮膚をとったりとらなかったりしますが、イメージは以下のようになります。
-1024x438.jpg)
しこりの大きさや位置によって傷の向きや位置は様々変化するため、傷については事前に担当医の先生と相談してください。
乳腺をくりぬいた部分は、残った乳腺を縫い合わせて空間を埋めたり、もし埋めることが難しければ空間をそのまま残すこともあります。
部分切除の場合はわきの下のリンパ節まで乳房の傷からたどり着くことができないため、
わきの下にも3~5cm程度の傷ができます。
傷は小さく、治りもはやいため、入院期間は3~4日程度で退院できることが多いでしょう。
しかし、このようにしこりのまわりだけをクッキーの型のようにくりぬいてくるため、しこりが乳房内に複数あったり、しこりの範囲が事前の検査でわかりにくい場合には
がんの取り残しのリスクが高くなってしまうことがわかります。
また、遺伝性乳癌卵巣癌(略称はHBOCといいます)と診断された方は、
そもそも乳がんになりやすい=乳腺を残すとそこから再発する可能性が高い
ため、部分切除はおすすめできません。
いかがでしょうか。全摘と部分切除の違いを知ったみなさんであれば、ご自身に合った手術を選ぶことができるのではないでしょうか。
放射線治療を受けられない人
最後に、放射線治療を受けられない人=部分切除を受けられない人について解説します。
放射線治療は部分切除のあとに残したお胸からの再発を防ぐために追加で行う治療です。
ほとんどの場合は16~25日間連続で通院し、一回数分の照射を受けます。
ただし、多くの病院で待ち時間があるため、在院時間は数時間に及ぶこともあります。
そのため、仕事の都合や送迎の都合で通院することが難しく、部分切除を断念される方もいらっしゃるのが現状です。
妊娠中の方もお腹の赤ちゃんに悪影響がでてしまうため放射腺治療を受けることができません。
さらに、人間が放射線を受けられる回数や線量は上限があり、特に同じ部位への照射は発がんリスクや副作用のリスクが高いため基本的には禁止されています。
また、放射線を浴びるとが発がんしやすい体質(Li Fraumeni症候群など)の方もいるため、放射線治療をご自身が受けられるかどうかはしっかり確認することが必要です。
まとめ
この記事では
- 全摘と部分切除、どちらがあなたに合っているか
- 全摘が推奨される人のチェックリスト
- 全摘と部分切除それぞれの手術の説明
- 放射線治療が受けられない人の特徴
について取り上げてきました。
これから乳がんの手術を受けられる方の参考になれば幸いです。
これからも乳がんを知り、乳がんと闘い、乳がんと生きて最高の人生を目指していきましょう。







コメント