乳がんと診断された方へ。
これからあなたはたくさんの選択を迫られるでしょう。
あなたの価値観をしっかり反映した治療を選択していくために必要なのは、闘う相手を知ること。
この記事では、乳腺科医である私が実際に外来で伝えている内容をすべてお伝えします。
あなたらしい生活を続けるために、まずは乳がんを知ることから始めてみませんか?
乳がんはどこから発生する?
乳がんのほとんどは乳管から生じます。
乳管は、乳房の中を乳輪乳頭からアリの巣のように広がるミルクが通る管。
この管1本1本の内側からがん細胞は発生し広がります。
細かくは、同じ乳がんでも特徴や発生する場所によって
「乳管癌」「小葉癌」「粘液癌」
など、組織型と呼ばれるタイプが存在しますが、
あえて言います。これは乳がんと闘う皆さんは覚える必要がありません。
それぞれ細かい特徴はありますが、治療はどの組織型も同じですので、
今回は
乳がん=乳がんの中で最も多い「乳管癌」
としてお話していきます。
浸潤癌と非浸潤癌
乳管の内側から生じた癌は、
乳管を押し広げつつ乳管の内側を広がっていくタイプ=「非浸潤性乳がん(非浸潤癌)」
すぐに乳管の壁を突き破って大きくなるタイプ=「浸潤性乳がん(浸潤癌)」
に分かれます。
全体のごく一部でも管の外に出ている部分があれば浸潤癌です。
浸潤癌と非浸潤癌の治療の違い
浸潤癌
浸潤癌は乳管の外にでて、まわりの組織を壊したり、押し広げながら大きくなっていきます。
乳管の外には血管やリンパ管といった全身とつながっている管がたくさんあるため、
飛び出したがん細胞が血液やリンパ液に混じって全身を巡ってしまっている可能性があります。
そのため、手術だけでなく、全身にいる”かもしれない”がん細胞が芽を出さないようにする必要があるのです。
このように全身にめぐってしまっている ”かもしれない” がん細胞に対して行う治療を
「全身治療」と呼びます。
非浸潤癌
一方、非浸潤癌は乳管の内側におさまっているため、全身にがん細胞が巡ることはありません。
つまり、乳房のしこりまたは癌があるエリアを手術で取り切れさえすれば、
”理論上は”再発や転移を起こすことはないのです。
このように、乳房のしこりや、その周りのリンパ節に対して行う治療を
「局所治療」と呼びます。
ただし、非浸潤癌と診断されても、1%程度の確率で転移や再発が起きるといわれています。
これは非浸潤癌と思われたしこりでも、実はごく一部が乳管から飛び出していることがあるからです
浸潤癌は・・・全身治療と局所治療を組み合わせて治療する
非浸潤癌は・・・局所治療のみを行う*
*非浸潤癌でも全身治療が予防的に行われる場合があります。詳しくは非浸潤癌の治療の記事参照。
というのが現在の乳がん治療の基本となります。
乳がんの性質(サブタイプ)
では、浸潤癌と診断されたら一体どんな治療が行われるのでしょうか。
それは、乳がんの性質(サブタイプ)によって変わります。
乳がんは、
女性ホルモンをエサにするかどうか
HER2(ハーツー)タンパク(がんが増殖しやすくなるタンパク)を持っているかどうか
それぞれ2パターンで、合計4パターンに分かれます。
また、それぞれの特徴を
女性ホルモンをエサにする=ホルモン受容体陽性
HER2タンパクを多くもっている=HER2陽性
と表現します。それぞれのタイプは以下の通り。
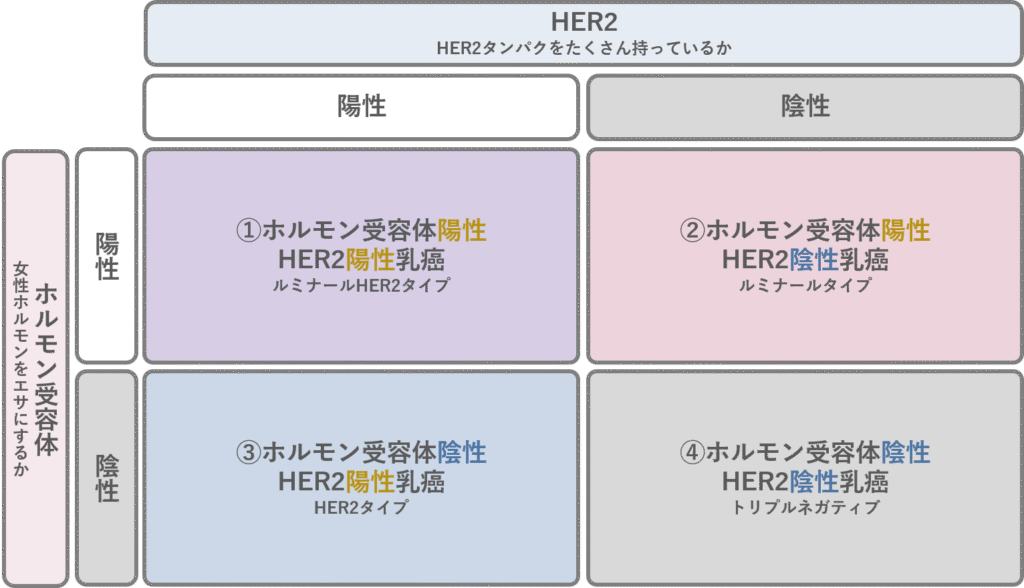
この4つのタイプに応じて、治療が異なるのです。
ただし、
サブタイプによって異なるのはあくまで全身治療だけ
どのサブタイプであっても、局所治療は同じ
局所治療はステージやしこりの大きさによって異なります。
局所治療(手術・放射線療法)
局所治療は基本的に遠隔転移を起こした乳がんを除いて、どの乳がんにも行われます。
特に手術はほぼすべての乳がんに必須といっても過言ではありません。
また、手術と組み合わせて補助的に行う放射線療法もありますので説明していきます。
手術
乳がん治療において、手術は最も歴史が古く、最も有効な治療と言ってよいでしょう。
現在は様々な手術がおこなわれており、以下の6種類*があります。
*乳癌取り扱い規約 第9版
乳房全切除術(いわゆる全摘)
乳房部分切除術
乳管腺葉区域切除術
皮膚温存乳房全切除術
乳頭温存乳房全切除術
ラジオ波焼灼術
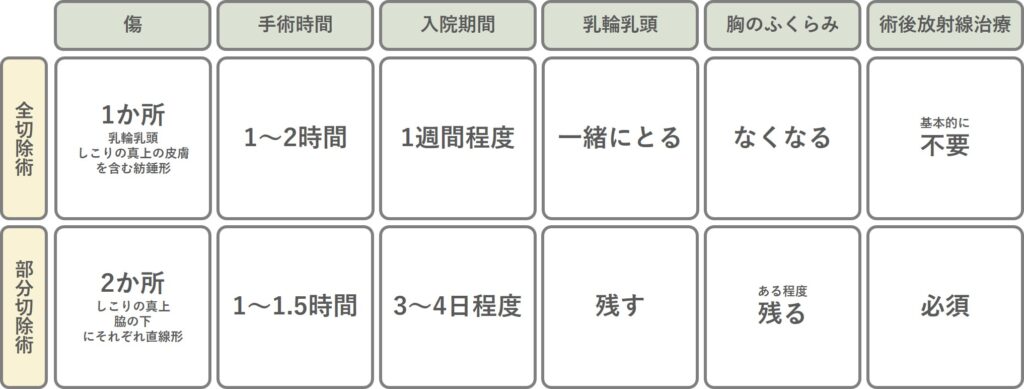
最も基本的な手術は乳房全切除術と乳房部分切除術です。
乳房全切除術は乳がんが発生する場所である乳管をすべて切除する手術
乳房部分切除術は乳がんとその周りを部分的に切除する手術
それぞれ傷の大きさや数、乳輪乳頭をとるかどうか、放射線療法を併用するかどうかが異なります。
細かい違いについては別途記事で紹介していきますが、
まずは乳がんの治療として、しこりを身体から取り除く手段として手術があるということを知っておくことが大切です。
しこりが大きかったり、乳頭に近かったりすると、部分切除ではなく全切除術が勧められます。
細かい基準についてはこちらの記事をご覧ください。
とはいえ乳がんと診断された方の多くは最初の治療として手術を受けることが多いですので、
全切除術と部分切除術の違いを以下に示しておきます。
放射線療法
まず初めに
放射線療法は手術の代わりになるものではありません。
放射線療法はあくまで手術と組み合わせて補助的に行うものです。
例えば手術が部分切除術であった場合、手術側のお胸には乳管の一部が残ることになります。
残った乳管にがん細胞が紛れていて再発してしまったり、新たな乳がんができてしまうリスクがあります。
全切除術であれば乳管がすべて切除されるため、皮膚や筋肉などにがん細胞が残っていない限りは新たに乳がんが出てくることはありません。
そのため部分切除術の場合は、残ったお胸に放射線をあてることで再発リスクをなるべく下げる必要があるのです。
放射線治療は手術のあとに行い、16日~25日間かけて行います。
連日病院に通院が必要になるため、部分切除術を希望される場合はその点を考慮する必要があります。
全身治療の種類
全身治療は大きく分けて以下の4つ。
内分泌療法(ホルモン療法)
化学療法(抗がん剤治療)
分子標的薬治療(抗HER2治療)
免疫チェックポイント阻害薬(免疫療法)
他にもCDK4/6阻害薬(分子標的薬治療のひとつ)や抗体薬物複合体といった治療も存在しますが、
あくまで補助的に使用される治療であり、この記事では王道の4種類を説明していきます。
内分泌療法(ホルモン療法)
一つ目は「内分泌療法」いわゆるホルモン療法。
-1024x586.png)
浸潤癌の中でも女性ホルモンをエサにするタイプ(①と②)に対して有効です
治療方法:飲み薬を1日1回毎日飲む(場合によっては4~24週間に1度の注射を並行して行う)
治療期間:手術後5~10年間
通院頻度:3ヶ月に1回程度
副作用:更年期症状、骨粗しょう症(骨がもろくなる)、場合によって子宮癌のリスクが高くなるなど
乳がんのエサとなる女性ホルモンを減らしたり、エサの代わりになるものを投与することで、
女性ホルモンががん細胞にくっつきにくくして、がん細胞を兵糧攻めにする治療です。
副作用は生活の質が落ちるほどのものはほとんどなく、多くの方が無理なく続けられている治療です。
化学療法(抗がん剤治療)
二つ目は「化学療法」いわゆる抗がん剤治療。
乳がん治療というとこの抗がん剤治療をイメージする方が多いと思いますが、
実は全員が抗がん剤治療を受けなければいけないわけではありません。
-1024x586.png)
浸潤癌の中でも進行したものや再発リスクの高い乳がんに行われます。
HER2タイプ(②と③)やトリプルネガティブ乳がん(④)では抗がん剤治療が必要になることがほとんどです。
ホルモンをエサにするタイプ(①と②)でも、ステージ3以上の進行した乳がんや、手術でとりきれないほど進行してしまった乳がん、脇の下のリンパ節に転移をしてしまった乳がんでは抗がん剤治療が必要になることがあります。
治療方法:基本的には点滴
治療期間:6ヶ月程度
通院頻度:1~3週間に1回
副作用:脱毛、免疫力の低下、吐き気、食欲低下、便秘、皮膚トラブルなど
体の中で入れ替わりの激しい細胞を攻撃するため、がん細胞だけでなく、髪の毛や腸の粘膜、血液にも影響が出てしまいます。そのため、副作用として脱毛、食欲低下、吐き気、貧血、免疫力低下などがおこります。
分子標的薬治療(抗HER2療法)
三つ目は「分子標的薬治療」いわゆる抗HER2治療。
-1024x588.png)
正確には抗HER2治療以外にも分子標的薬治療はありますが、
補助的に使われる場合が多いため今回は特に抗HER2治療について説明します。
*分子標的薬治療について詳しく知りたい方はこちら
治療方法:点滴または太ももに注射
治療期間:1年間(半年間は抗がん剤と併用)※手術の前後で半年ずつに分けられることが多い
通院頻度:1~3週間に1回
副作用:下痢、間質性肺炎(厄介な肺炎)、注射部(太もも)の痛み、心臓に負担がかかるなど
HER2タンパクをたくさん持っている細胞に狙いをしぼって攻撃するため、比較的副作用の少ない治療です。
ただし、抗がん剤と併用することがほとんどのため、HER2タイプだから副作用が少ないというわけではありません。抗HER2治療は心臓に負担がかかったり、下痢になったり、場合によっては間質性肺炎というやっかいな肺炎になることがある点に注意が必要です。
免疫チェックポイント阻害薬(免疫療法)
最後の一つは「免疫チェックポイント阻害薬」。
免疫療法と呼ばれることもありますが、いわゆる民間療法でも免疫療法という言葉がよく使われるようですので注意が必要です。
医師としてはいわゆる民間療法(保険適用外の治療)は推奨しておりません。
-1024x588.png)
基本的にはトリプルネガティブ乳がんに使用されます。
治療方法:点滴のみ
治療期間:手術の前に抗がん剤と併用して6ヶ月、手術のあとに抗がん剤と併用せずに6ヶ月
通院頻度:3週間に1回
副作用:免疫関連有害事象(irAE)
免疫チェックポイント阻害薬は、
”私はこの身体の細胞です”という看板を持ってしまっているがん細胞からその看板を取り除く
ことで、免疫細胞ががん細胞を攻撃するように仕向けるお薬です。
抗がん剤と併用して非常に強い抗腫瘍効果を発揮します。
しかし、本物の自分の細胞の看板すらもとりあげてしまい、自分の体に対して免疫細胞が攻撃してしまう、「免疫関連有害事象(irAE)」という非常に厄介な副作用を起こすことがあります。
さらに厄介なことに、この副作用は治療が終了したあと何年も経ってから出現することもあり、注意が必要です。場合によっては生涯薬の内服が必要になります。
このように、乳癌のタイプに応じて、手術や放射線治療などの局所治療と、ホルモン療法や抗がん剤などの全身療法を組み合わせて行うのが、現在の乳癌治療の標準治療(=最高の治療)となります。
もっと詳しく知りたい!という方は、各治療の詳細について別記事でとりあげる予定ですのでそちらをご覧ください。
まとめ
この記事では以下の内容について解説しました。少しでも乳がんと闘う力になれば幸いです。
- 乳がんはミルクの管(乳管)から発生する
- 乳管の外にでた部分が浸潤癌、中にとどまっている部分が非浸潤癌
- 乳がんには4つのサブタイプがある
- 治療には全身治療と局所治療がある
- サブタイプごとに全身治療は異なるが局所治療は同じ
- 非浸潤癌のみなら局所治療だけで済むこともあるが、浸潤癌は全身治療も必要
- 局所治療は手術や放射線療法が含まれる
- 放射線療法はあくまで手術と組み合わせて行う補助的な治療
- 全身治療はホルモン療法、化学療法、分子標的薬治療、免疫療法などがある
- どの全身治療が必要かはサブタイプによって異なる







コメント